TIPOS DE CURATIVOS UTILIZADOS EM PACIENTES ACOMETIDOS POR LESÃO POR PRESSÃO
índice
O texto publicado foi encaminhado por um usuário do site por meio do canal colaborativo Monografias. Brasil Escola não se responsabiliza pelo conteúdo do artigo publicado, que é de total responsabilidade do autor . Para acessar os textos produzidos pelo site, acesse: https://www.brasilescola.com.
1. RESUMO
Este trabalho buscou levantar os tipos de curativos adequados para a prevenção e tratamento das lesões por pressão, visto que há, ainda, muitas inconsistências entre alguns desses tipos. O objetivo foi buscar na literatura escrita sobre o tema, os tipos mais utilizados, além dos comentários sobre cada um deles por autores especializados. Para a realização do trabalho, foi utilizado o método de pesquisa exploratória, por meio de artigos publicados nos últimos 10 anos e livros sobre o assunto. Como resultado, foi possível confirmar alguns curativos a serem utilizados de acordo com o estágio da lesão, além de desmistificar algumas soluções apontadas por muitos alunos ou enfermeiros graduados, aprimorando ainda mais os conhecimentos pertinentes às lesões. Concluiu-se, dessa forma, que apesar de haver bastante material disponível, ainda é possível encontrar tópicos referentes ao assunto que necessitam de maiores estudos para sua comprovação, além da criação de novas técnicas para melhorar e aumentar a qualidade do atendimento prestado ao paciente, a fim de diminuir ainda mais as ocorrências desse problema.
Palavras-chave: Lesão por pressão; Curativos; Úlceras; Qualidade no atendimento.
ABSTRACT
This study aimed to raise the appropriate types of dressings for the prevention and treatment of pressure sores, as there are still many inconsistencies between some of these types. The objective was to look at the literature written on the subject, the most widely used types, and of comments on each of them by expert authors. To carry out the work, we used the exploratory method, through articles published in the last 10 years and books on the subject. As a result, it was possible to confirm some dressings to be used according to the stage of the lesion, and demystify some solutions suggested by many students or graduate nurses, further improving the relevant knowledge to injury. It was concluded, therefore, that while there is enough material available, you can still find topics related to the subject in need of further studies for their confirmation and the creation of new techniques to improve and enhance the quality of care provided to patients in order to further reduce the occurrences of this problem.
Key-words: Pressure Lesion; Dressings; Ulcers; Quality of care.
2. INTRODUÇÃO
A lesão por pressão é um problema grave, tanto do ponto de vista social, quanto econômico, que acomete principalmente idosos, pessoas com doenças degenerativas e pessoas com limitações motoras, na maioria das vezes, nas proeminências ósseas. Nos Estados Unidos, de acordo com a National Pressure Ulcer Advisory (NPUAP), as ocorrências da lesão ocorrem entre 3% e 14% dos hospitais, sendo de 15% a 25% em pacientes crônicos e entre 7% a 12% de pacientes que são atendidos em domicílios. No Brasil, essa ocorrência foi mais apresentada em pacientes tetraplégicos e idosos com fratura de colo do fêmur (60% e 66%, respectivamente), sendo que em geral, 40% dos pacientes com lesões medulares apresentam uma lesão por pressão.
Ocorrem nos pacientes acamados principalmente por fatores como a pressão, a umidade e a fricção durante sua permanência nessa condição, causando, além da doença que o acometeu e o colocou na situação de acamado, maior desconforto e sofrimento, além de aumentar o custo do tratamento, cuja prevenção é muito mais barata. A ocorrência dessa doença nas unidades hospitalares e instituições de saúde são consideradas um forte indicador de qualidade do atendimento prestado nessas instituições, sendo necessário, cada vez mais, o estabelecimento de protocolos que direcionem o atendimento, para que sua ocorrência diminua cada vez mais, tanto no Brasil quanto no mundo.
Justifica-se a realização desse trabalho devido a utilização do tipo de tratamento errado para a lesão por pressão poder reduzir a eficácia e aumentar o tempo necessário para a cicatrização da ferida do paciente. Dessa forma, é importante apontar, além dos tipos de curativos, os tipos de curativos ideais para cada local de ocorrência de lesão, de acordo com o local de exposição do paciente à doença. No entanto, para cada estágio da lesão por pressão, é necessário um tipo de curativo e medicamento que possa ser utilizado para o seu tratamento, pois em estágios avançados, alguns medicamentos podem causar alergias e outros tipos de problemas mais graves, por serem elaborados para tratamento do problema em estágios em que ainda exista o tecido cutâneo no paciente, e não para ferimentos com maior exposição.
Realizou-se este trabalho como uma pesquisa exploratória, bibliográfica, buscando os materiais em livros e artigos encontrados em bases de dados disponíveis na Internet. Para tanto, foram pesquisados artigos sobre o tema do trabalho em bases de dados que disponibilizem artigos científicos e acadêmicos, gratuitamente, como Scielo, BVS (Biblioteca Virtual de Saúde), além de bibliotecas digitais como a Biblioteca Digital de Teses e Dissertações da USP e a Biblioteca Digital da UNICAMP, buscando os tipos de curativos utilizados de acordo com cada estágio da lesão por pressão, e como foram aplicados os curativos diante das pesquisas realizadas. O período dos artigos a serem utilizados são os que foram publicados a partir de 2006, perfazendo um período de 10 anos, o que se mostra um tempo viável para obtenção de material, e ao mesmo tempo indica procedimentos que podem ser utilizados com as novas tecnologias encontradas atualmente no mercado. As palavras chave utilizadas foram lesão por pressão, úlcera de pressão e curativos para lesão e úlcera de pressão. Como critério de inclusão, foram utilizados artigos com informações sobre curativos utilizados em casos diagnosticados especificamente como sendo de lesão por pressão, enquanto foram excluídos curativos relatados como sendo utilizados para outros tipos de lesões.
Dividiu-se o trabalho em capítulos, de acordo com os temas e subtemas relacionados à pesquisa, sendo: o capítulo 1 apresentou uma breve contextualização da ocorrência das lesões por pressão nos pacientes, os objetivos, a justificativa e a metodologia do trabalho. O capítulo 2 abordou as teorias utilizadas para a realização da pesquisa. O capítulo 3 trouxe a análise quantitativa dos tipos de curativos utilizados em pesquisas realizadas sobre o assunto. O capítulo 4 mostrou uma discussão dos métodos utilizados em pacientes, conforme relatado nos artigos, e as conclusões finais apresentadas ao final da realização do trabalho.
2.1. Problema de Pesquisa
Essa pesquisa teve por principal problema a ser tratado: diante dos inúmeros casos de lesão por pressão que ocorrem nos pacientes, e todas as suas classificações, quais são os curativos corretos para cada estágio que pode ser apresentado pela lesão por pressão?
2.2. Objetivos do Trabalho
Geral:
Apresentar os tipos de curativos utilizados por enfermeiros para o tratamento das lesões por pressão, e as formas de prevenção de sua ocorrência nos pacientes com maior risco de acometimento da doença.
Específicos:
-
Apresentar os estágios de avanço das lesões por pressão;
-
Expor os principais tipos de curativos utilizados no tratamento das lesões por pressão, dependendo de cada estágio da doença.
-
Mostrar os tipos de tratamentos preventivos existentes para evitar o aparecimento do problema nos pacientes novos.
3. LESÃO POR PRESSÃO
A lesão por pressão é definida como
[...] lesões decorrentes da isquemia gerada pela compressão extrínseca e prolongada da pele, tecidos adjacentes e ossos, constituindo um problema relevante no cenário de atenção à saúde. As proeminências ósseas são os locais mais acometidos [...]. (LUZ, et al., 2010, p. 37).
Wada, Neto e Ferreira (2010, p. 171) definem as lesões por pressão como sendo “[...] uma lesão localizada, acometendo pele e/ou tecidos subjacentes, usualmente sobre uma proeminência óssea, resultante de pressão, ou pressão associada a cisalhamento e/ou fricção”.
Já Medeiros, Lopes e Jorge (2009, p. 224) definem em sua pesquisa a lesão por pressão como “[...] qualquer lesão causada por uma pressão não aliviada, cisalhamento ou fricção que podem resultar em morte tecidual, sendo frequentemente localizada na região das proeminências ósseas [...]”.
Já Caliri et al. (2016, p. 1) definem a lesão por pressão como
Um dano localizado na pele e/ou tecidos moles subjacentes, geralmente sobre uma proeminência óssea ou relacionada ao uso de dispositivo médico ou a outro artefato. A lesão pode se apresentar em pele íntegra ou como úlcera aberta e pode ser dolorosa. A lesão ocorre como resultado da pressão intensa e/ou prolongada em combinação com o cisalhamento. A tolerância do tecido mole à pressão e ao cisalhamento pode também ser afetada pelo microclima, nutrição, perfusão, comorbidades e pela sua condição.
Ainda pode-se afirmar que,
Pacientes em cuidados intensivos são propensos a UPs devido à sedação, alteração do nível de consciência, suporte ventilatório, uso de drogas vasoativas, restrição de movimentos por período prolongado de tempo e instabilidade hemodinâmica. (FERNANDES; CALIRI, 2008, p. 2).
Fernandes e Caliri (2008) apontam que a primeira ação do enfermeiro é determinar o risco que o paciente possui de desenvolver a UPP. Para isso, quando recebe o paciente, e a cada 48 horas, deve realizar a verificação do risco. A ferramenta mais utilizada para essa avaliação é a escala de Braden, que fornece auxílio para o enfermeiro quando necessária a decisão de medidas preventivas, de acordo com o risco avaliado em cada paciente.
3.1. Classificação da lesão por pressão
A lesão por pressão foi classificada pela NPUAP (National Pressure Ulcer Advisory Panel) em 1989, com base em uma classificação inicial criada pela International Association of Enterostomal Therapy. Essa classificação é realizada a partir da quantidade de perda ou destruição tecidual ocorrida no paciente, mas nessa primeira versão não havia clareza para ser utilizada entre os enfermeiros. Em 2007, foi realizada a revisão do documento, que durou aproximadamente cinco anos, e os estágios classificados foram, segundo Caliri (2007) :
-
Estágio I: Hiperemia, geralmente na proeminência osséa, e a cor da pele difere da pele ao redor da lesão.
-
Estágio II: Ocorre perda parcial do tecido, apresentando-se na cor vermelho pálida, com ou sem bolha.
-
Estágio III: Perda total da espessura do tecido, aparecimento da gordura subcutânea.
-
Estágio IV: Exposição óssea, muscular ou do tendão.
-
Úlceras que não podem ser classificadas: Perda total do tecido, coberta com esfacelo e/ou escara.
-
Suspeita de lesão tissular profunda: Pele intacta com coloração púrpura ou castanha, com bolhas sanguinolentas decorrentes de pressão ou cisalhamento.
Em 13 de abril de 2016, houve a troca do termo úlcera por pressão para lesão por pressão, e alguns conceitos, de acordo com Caliri et al (2016, p. 1), como os definidos no estágio 1 e na suspeita de lesão tissular profunda foram alterados, sendo, para melhor entendimento, sua transcrição na integra:
-
Lesão por Pressão Estágio 1: Pele íntegra com eritema que não embranquece
-
Lesão por Pressão Estágio 2: Perda da pele em sua espessura parcial com exposição da derme.
-
Lesão por Pressão Estágio 3: Perda da pele em sua espessura total.
-
Lesão por pressão Estágio 4: Perda da pele em sua espessura total e perda tissular.
-
Lesão por Pressão Não Classificável: Perda da pele em sua espessura total e perda tissular não visível.
-
Lesão por Pressão Tissular Profunda: descoloração vermelho escura, marrom ou púrpura, persistente e que não embranquece.
Definições adicionais:
-
Lesão por Pressão Relacionada a Dispositivo Médico
A Lesão por Pressão Relacionada a Dispositivo Médico resulta do uso de dispositivos criados e aplicados para fins diagnósticos e terapêuticos.
-
Lesão por Pressão em Membranas Mucosas
A lesão por pressão em membranas mucosas é encontrada quando há histórico de uso de dispositivos médicos no local do dano.
3.2. Escala de Braden
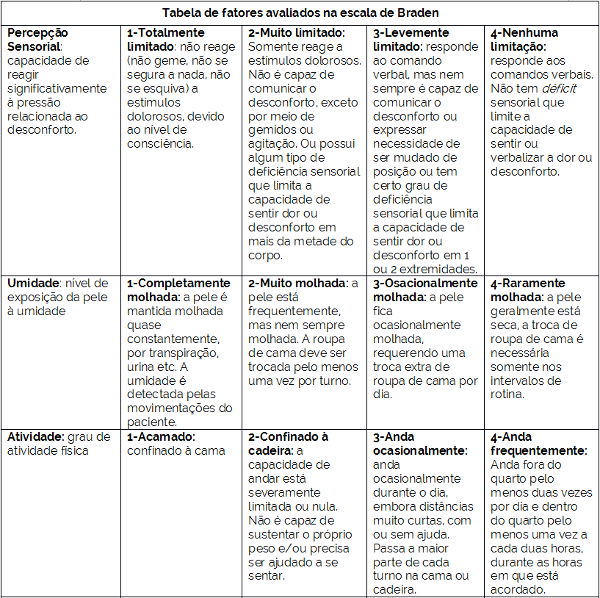
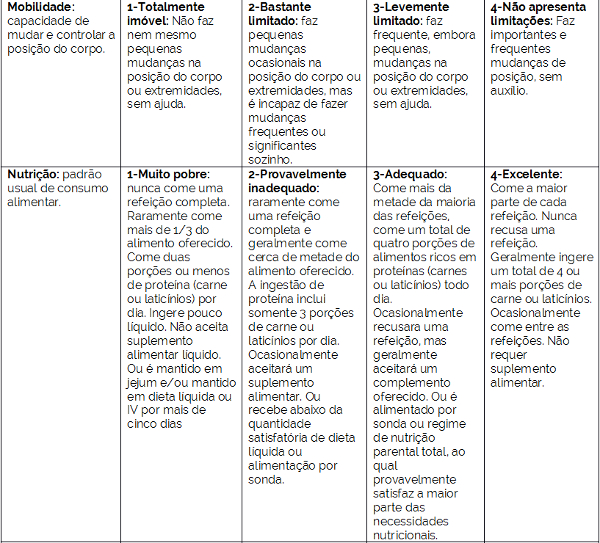
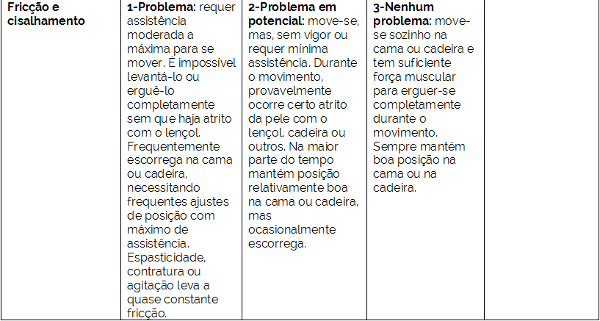
A escala de Braden foi criada para avaliar o risco que um paciente possui de desenvolver a lesão por pressão. Essa escala avalia seis itens no paciente, e cada item recebe uma pontuação, de acordo com a situação avaliada. A tabela 1 mostra os itens que são avaliados pela escala.
Atribui-se a cada item da tabela, o valor que melhor caracteriza o estado do paciente. Após a classificação, soma-se os valores de cada item (1, 2, 3 ou 4), e essa soma poderá ser, no mínimo 6 (altíssimo risco) ou 23 (sem risco). Os níveis de risco avaliados são: (FERNANDES; CALIRI, 2008, p. 2).
-
Altíssimo risco: 6 a 9 pontos;
-
Alto risco: 10 a 12 pontos;
-
Risco moderado: 13 a 14 pontos;
-
Risco médio: 15 a 18 pontos; e
-
Sem baixo: 19 a 23 pontos.
Tabela 1 – Fatores avaliados pela escala de Braden
Fonte: Fernandes e Caliri (2008)
A escala de Braden é dividida em seis sub escalas, sendo as três primeiras para determinar a exposição à pressão - a percepção sensorial, a atividade e a mobilidade; e as outras três para medir a tolerância do tecido à pressão – umidade, nutrição e cisalhamento. Todas as classificações apresentam quatro pontuações, de acordo com sua gravidade, exceto a última sub escala, que recebe apenas três pontuações, obtendo-se dessa forma, os valores entre 6 e 23, sendo que quanto menor a pontuação, maior o risco do paciente em ser acometido pela lesão por pressão.
4. CURATIVOS
A tratamento das feridas e cuidados com a perda dos tecidos cutâneos é umas das mais antigas preocupações da medicina, de acordo com Smaniotto et al. (2010). Esse tratamento pode ser realizado por meio de procedimentos cirúrgicos ou clínicos, sendo o último o mais utilizado para a reparação tecidual, segundo o autor.
Para a realização destes tratamentos, é imprescindível o conhecimento fisiopático e bioquímico dos “mecanismos de cicatrização e reparação tissular”. (SMANIOTTO et al., 2012, p. 623).
Algumas feridas podem ter sua ocorrência devido a traumatismos, lesões por pressão, diabetes e radioterapia, entre outros exemplos, e podem ser classificadas como: feridas simples e feridas complexas, sendo a ferida simples como “aquela que evolui espontaneamente para a resolução, seguindo os três estágios principais da cicatrização fisiológica: inflamação, proliferação celular e remodelagem tecidual”. (SMANIOTTO et al., 2012, p. 624).
Já as feridas mais complexas são definidas por Ferreira et al. (2006, apud SMANIOTTO, 2012, p. 624)1 de acordo com alguns critérios:
-
extensa e profunda perda de tegumento;
-
presença de infecção local;
-
comprometimento da viabilidade dos tecidos com necrose; e
-
associação a doenças sistêmicas que dificultam o processo fisiológico de reparação tecidual.
O tratamento dessas feridas é realizado por meio de curativos, que são, de acordo com Harding, Morris e Patel (2006) “um meio terapêutico que consiste na limpeza e aplicação de material sobre uma ferida para sua proteção, absorção, e drenagem, com o intuito de melhorar as condições do leito da ferida e auxiliar sua resolução”.
Os curativos são classificados por Fan et al. (2011) em: curativos passivos, curativos com princípios ativos, curativos inteligentes e curativos biológicos. Smaniotto et al. (2010) separou cada tipo de curativo comumente utilizado no mercado brasileiro. A tabela 2 exemplifica alguns curativos passivos utilizados como coberturas para feridas.
Tabela 2 – Coberturas (curativos passivos)
|
Nome |
Composição |
Mecanismos de Ação |
Indicações |
Contra indicações |
|
Curativo aderente (Raynon) |
Tela de acetato de celulose com vaselina ou SF. |
Livre fluso de exsudato. |
Queimaduras de profundidade parcial, áreas doadoras e receptoras de enxerto e lacerações. |
Feridas infectadas e com grande volume de exsudato. |
|
Filme transparente |
Polímero de poliuretano, com adesivo de acrílico em uma das faces. |
Cobertura permeável a gases e impermeável à água e microorganismos. Manutenção do leito úmido. Alívio da dor. |
Feridas com fechamento por primeira intenção sem exsudato e áreas doadoras de enxerto. |
Feridas com exsudação. |
Fonte: Smaniotto et al. (2010)
Os curativos passivos são descritos desde 1962, por trabalhos experimentais realizados por Winter (1962), comprovando que “a reepitelização ocorria mais rapidamente em feridas ocluídas que naquelas expostas ao ar. (SMANIOTTO et al., 2010, p. 141). A tabela 3 ilustra alguns curativos passivos (exceto coberturas), utilizados na manutenção das feridas.
Tabela 3 – Curativos passivos
|
Nome |
Composição |
Mecanismos de Ação |
Indicações |
Contra indicações |
|
Hidrocolóide |
Poliuretano semipermeável (ext.) e celulose, gelatina e pectina (int.). |
Absorção de pouco exsudato. Mantém meio úmido. Alívio da dor. Estimula a granulação do tecido. |
Proteção de proeminência óssea (lesões de pressão) e lesão parcial da pele. |
Feridas com grande exsudação e infectadas. |
|
Hidrogel |
Álcool de polivinil, poliacrilamidas e polivinil. |
Ambiente hidrófilo. Retem umidade. Liquifação de necrose. |
Lesão parcial de pele e feridas com tecidos desvitalizados. |
Feridas infectadas. |
|
Alginato de cálcio |
Fibras de algas marinhas impregnadas com cálcio. |
O cálcio induz hemostasia. Absorção de exsudatos. Mantém o meio úmido (debridamento autolítico) |
Feridas abertasexsudativas, cavitárias e sangrantes. |
Lesões superficiais com pouca exsudação e limpas. |
Fonte: Smaniotto et al. (2010).
Os curativos com principio ativo possuem ação tópica, sendo atuantes no desbridamento da ferida e no controle bacteriano do local lesionado. (SMANIOTTO et al., 2010). A tabela 4 apresenta os curativos classificados como curativos de princípio ativo.
Tabela 4 – Curativos com princípio ativo
|
Nome |
Composição |
Mecanismos de Ação |
Indicações |
Contra indicações |
|
Papaína |
Enzima proteolítica do látex do Carica papaya. |
Ação de cisteína em dissolver seletivamente substratos necróticos (debridante enzimático). |
Tecido desvitalizado, necrose úmida ou seca. |
Hipersensibilidade à formulação ou dor. Feridas limpas e secas. |
|
Colagenase |
Enzima proteolítica Clostridiopeptidase. |
Degrada colágeno da ferida. |
Tecido desvitalizado, necrose úmida ou seca. |
Feridas limpas e secas. |
Fonte: Smaniotto et al. (2010).
São chamados curativos inteligentes aqueles que estimulam os sinalizadores endógenos, que são responsáveis pela recuperação tecidual da lesão. (SMANIOTTO et al., 2010). A tabela 5 apresenta os curativos classificados como curativos inteligentes, de acordo com Fan et al. (2011).
Tabela 5 – Curativos inteligentes
|
Nome |
Composição |
Mecanismos de Ação |
Indicações |
Contra indicações |
|
Carvão ativado com prata |
Fibras de carvão ativado impregnado com prata 0,15%. |
Absorção de exsudato. Diminuição do odor. Prata é bacteriostática. |
Feridas fétidas, exsudativas e infectadas. |
Feridas limpas e secas. |
|
Espuma com prata |
Poliuretano ou silicone entremeadas por bolhas de ar impregnadas com prata. |
Alta absorção com isolamento térmico. Aderência do silicone ao leito. Prata é bacteriostática. |
Feridas exsudativas, colonizadas, superficiais ou profundas |
Feridas limpas e secas. |
|
Placa de prata |
Saís de prata. |
Prata iônica causa precipitação de proteínas e age na membrana citoplasmática da bactéria (bacteriostática) |
Feridas com infecção superficial. |
Hipersensibilidade a prata. |
Fonte: Smaniotto et al (2010).
Os curativos biológicos são utilizados para substituir a pele temporariamente. São tecidos heterógenos ou alógenos, que pode não possuírem celular (descelularizados), são “imunologicamente inertes.” (SMANIOTTO et al., 2010, p. 141). A tabela 6 traz alguns exemplos de curativos biológicos que podem ser encontrados no mercado nacional.
Tabela 6 – Curativos biológicos
|
Nome |
Composição |
Mecanismos de Ação |
Indicações |
Contra indicações |
|
Matriz de colágeno |
Colágeno bovino ou suíno decelularizado com celulose oxidada. |
Agrega sinalizadores, que coordenam a ativação de fatores de crescimento endógenos. |
Feridas crônicas e anérgicas (ex: diabéticos, úlceras, venosas). |
Experiência clinica limitada |
|
Matriz de celulose |
Membrana de celulose produzida por Acinetobacter xylinum desidratada, acrescida de poros artificialmente. |
Manutenção da umidade da ferida e ativação de fatores de crescimento. |
Área doadora de enxerto e feridas superficiais. |
Feridas muito exsudativas e infectadas. |
|
Pele alógena |
Lâmina de pele humana de doador decelularizada. |
Substituto temporário da pele humana. |
Grande queimado, feridas complexas com perdas extensas. |
Limitação de bancos de tecido. |
Fonte: Smaniotto et al. (2010).
5. MEDIDAS UTILIZADAS NA PREVENÇÃO E TRATAMENTO DA LESÃO POR PRESSÃO
5.1. Medidas utilizadas na prevenção das lesões por pressão
Para realização da pesquisa, foram utilizados livros e artigos sobre os cuidados utilizados pelos enfermeiros e técnicos de enfermagem, buscando-se, dessa forma, compilar os tipos de curativos mais utilizados na realização dos procedimentos.
No primeiro artigo pesquisado, realizado por Martins e Soares (2008), foi realizada uma pesquisa sobre os conhecimentos sobre tratamento e prevenção de lesão por pressão em um hospital de no interior de Minas Gerais. O número de participantes da pesquisa foram quinze técnicos e auxiliares de enfermagem. Para a entrevista, a seguinte questão foi levantada: “Descreva o que você realiza, no hospital, para prevenir o surgimento de úlceras por pressão e para trata-las”. Visto o ano de publicação do artigo, não era utilizado o termo lesão por pressão, alterado em 13 de abril de 2016.
O segundo artigo, realizado por De Carvalho et al. (2007), buscou saber sobre o conhecimento que alguns acadêmicos de uma instituição pública de ensino possuíam acerta dos cuidados para prevenção e tratamento das lesões por pressão. Foram entrevistados dez estudantes, cursando o último semestre do curso de Bacharelado de Enfermagem, entre os meses de maio e junho do ano de 2006. Os participantes declararam já terem prestado auxílio a pacientes portadores de lesão por pressão nas práticas interdisciplinares da grade curricular do curso.
No que diz respeito à medida preventiva, quinze dos entrevistados (100%), indicaram que a mudança de decúbito como primeira medida preventiva. (MARTINS; SOARES, 2008). Em De Carvalho et al. (2007), nove entrevistados apontaram a mudança de decúbito como medida preventiva para a lesão por pressão (90%).
A mudança de decúbito é utilizada para “evitar a pressão prolongada e consequente redução da irrigação sanguínea local[...]” (MARTINS; SOARES, 2008, p. 85, CALIRI, 2006), sendo o processo realizado a cada duas horas em cada paciente, desde que não haja contraindicações.
Porém, Giaretta e Posso (2005) verificaram em seu estudo que, idosos saudáveis e com massa corporal diferente, na posição supina, apresentaram em oito minutos, sinais de isquemia e eritema, e em menos de trinta minutos, sinais de lesão por pressão. Isso leva ao questionamento sobre o tempo necessário para a mudança de decúbito.
Nove dos entrevistados (60%) indicaram fazer uso de óleo de girassol para hidratação das regiões acometidas pela lesão. Segundo os entrevistados, esse óleo é utilizado “por evitar o ressecamento da pele e a consequente diminuição da elasticidade, fatores que resultam em fissuras e rompimento das camadas da pele”. (MARTINS; SOARES, 2008, p. 85). Dentre os entrevistados em De Carvalho et al. (2007), quatro entrevistados apontaram a hidratação (sem especificação de composto ou produto) como um dos meios de prevenção da lesão por pressão.
Estudo realizado por Fernandes e Braz (2002) indicou que a utilização do óleo de girassol apresentou resultados satisfatórios no tratamento da lesão, por possuir ácidos graxos essenciais, também possuindo custo baixo e ser um produto de fácil acesso da população.
Para 80% dos entrevistados, ou seja, doze técnicos ou auxiliares, a utilização do colchão caixa de ovo é utilizado para redução da pressão. (MARTINS; SOARES, 2008, p. 85). No caso dos entrevistados em De Carvalho et al. (2007), seis alunos (60%) apresentaram a opção de colchão especial, sem especificação, para prevenir a lesão por pressão.
De acordo com Caliri (2006), este colchão aumenta o conforto do paciente, mas não reduz a pressão exercida sobre a pele. Nos casos em que já existe a úlcera, o recomendado é utilizar um colchão de ar ou de água. Essa observação é pertinente, pois o colchão caixa de ovo é um método muito difundido nas disciplinas de cuidados, e muito comentado por alunos e enfermeiros formados.
Seis entrevistados (40%) indicaram a utilização do coxim, como forma de evitar a formação ou o agravo da lesão. (MARTINS; SOARES, 2008, p. 85). De Carvalho et al. (2007) apontou que seis entrevistados (60%) apresentaram a utilização de coxins como meio de prevenção da lesão.
De acordo com Caliri (2006), o uso de coxins deve ser feito com espumas que evitem o contado das proeminências ósseas umas com as outras, e com travesseiros nas panturrilhas, de forma a manter os calcanhares levantados da cama.
Entre os entrevistados de Martins e Soares (2008), três (20%) citaram a utilização de massagem como meio preventivo. Nas entrevistas de De Carvalho et al. (2007), quatro entrevistados (40%) apontaram a massagem como medida preventiva.
Apesar de não haver contraindicação da massagem como prevenção, Martins e Soares (2008) ressaltam que sua utilização em lesões já formadas nas proeminências ósseas não é recomendada. Caliri (2006) confirma que, em casos de “avermelhamento, manchas roxas ou bolhas [...] indica o início de escara e a massagem vai causar mais danos”
Cinco entrevistados (33,3%) relataram que mantinham os pacientes secos ou higienizados em Martins e Soares (2008). Em De Carvalho el al. (2007), 30%, ou três alunos, apontaram a higienização como uma das medidas preventivas contra a lesão por pressão.
Martins e Soares (2008, p. 85) confirmam que “essa é uma medida fundamental para evitar o surgimento de UP quanto para o conforme do paciente e evolução positiva do estado de saúde do mesmo”.
Quatro dos entrevistados (26,6%) em Martins e Soares (2008) relataram que as roupas de cama dos pacientes são bem organizadas ou esticadas. Em De Carvalho et al. (2007), esse item foi relatado somente por um dos entrevistados (10%).
Caliri (2006) informa que essa conduta, associada à movimentação correta do paciente durante a mudança de decúbito, proporciona grande chance de se evitar a “fricção ou cisalhamento e consequente formação de ferida”. Conejo et al. (2005 apud MARTINS; SOARES, 2008, p. 85)2 apresentaram “a fricção e o cisalhamento como fatores de risco mais importantes para a ocorrência de UP”.
Além disso, três participantes (20%) apontaram que a alimentação deve ser utilizada na prevenção da UP. (MARTINS; SOARES, 2008, p. 85). Em De Carvalho et al. (2007), o suporte nutricional foi apontado por dois estudantes (20%).
Martins e Soares (2008) afirmam que “a alteração da nutrição pode afetar o desenvolvimento da úlcera de pressão, sendo que o organismo subnutrido apresenta alteração no transporte de oxigênio e diminuição da resistência à infecção devido ao efeito no sistema imunológico.”.
Caliri (2006) complementa essa atitude afirmando que a falta das vitaminas A, C e E podem contribuir para o desenvolvimento da lesão, sendo essas as responsáveis por sintetizar o colágeno à pele, imunizar o paciente e manter a integridade epitelial, respectivamente.
Ainda em Martins e Soares (2008), dois dos entrevistados (13,3%) informaram o uso do benjoim na prevenção das lesões.
O benjoim é um óleo essencial utilizado na perfumaria, e não foram encontrados estudos relacionando esse óleo para a prevenção ou tratamento desse tipo de feridas.
5.2. Medidas utilizadas no tratamento das lesões por pressão
Referente às entrevistas realizadas por De Carvalho et al. (2007), não foram descritos todos os métodos que foram relatados pelos entrevistados para o tratamento da lesão por pressão. Porém, foi indicado que as respostas com maior número de ocorrências foram, do maior para o menor: Dersani, carvão ativado e hidrocolóides. Os autores apontaram que os procedimentos básicos de limpeza, desbridamento da ferida e aplicação de curativos não foram citados.
Com relação ao tratamento das feridas, Martins e Soares (2008) dividiram as respostas em três categorias: coberturas, medicamentos e soluções.
Três dos entrevistados de Martins e Soares (2008), correspondente a 20%, citaram como cobertura a gaze. Em De Carvalho et al. (2007), não houve apontamento dessa citação pelos autores.
De acordo com Borges et al. (2001, p. 101), a gaze possui propriedades de absorver moderadamente líquidos, por capilaridade, remover tecido necrótico superficial (quando usada úmido-seca), preencher espaços mortos e pode ser usada como curativo secundário.
Para Martins e Soares (2008, p. 85), “Seu uso é indicado para grandes feridas com grande volume de exsudato para absorção, e apresenta baixo custo”. Caliri (2006) indica que esse tipo de cobertura não deve ser utilizada para lesões de estágio 1.
Foi relatada por quatro entrevistados (26,6%) de Martins e Soares (2008), a utilização de filme PVC. Não houve citação em De Carvalho et al. (2009) sobre o material.
De acordo com Martins e Soares (2008), esse filme foi utilizado em substituição ao filme de poliuretano, por se tratar de material de custo inferior, e de acordo com a situação financeira da instituição, porém a utilização desse material não possui comprovação científica.
Seis entrevistados (40%) citaram a utilização de hidrocolóide, segundo Martins e Soares (2008, p. 85). Segundo De Carvalho et al. (2007), hidrocolóide foi apontado por 20%, ou dois, dos entrevistados.
De acordo com Borges et al. (2001) estas placas devem ser utilizadas de acordo com o volume de líquido inflamatório gerado pela ferida.
Um dos entrevistados (6,6%) de Martins e Soares (2008) indicou o uso do hidrogel. De Carvalho et al. (2007) não citou respostas sobre esse produto em sua pesquisa.
Segundo Martins e Soares (2008, p. 85), o hidrogel é um curativo que “hidrata a ferida, auxiliando o desbridamento autolítico, é fácil de manusear, não libera partículas no leito da lesão.”
Também foi citado o carvão ativado, por dois dos entrevistados (13,3%) de Martins e Soares (2008). De Carvalho et al. (2007) também apontou 20%, ou dois entrevistados, citando o carvão ativado como material para tratamento da lesão.
O carvão ativado é uma atadura fabricada a base de tecido de carvão ativado e prata, que reduz a carga bacteriana da ferida. (SMANIOTTO et al., 2012; MARTINS E SOARES, 2008).
Na categoria de medicamentos, quatro entrevistados (26,6%) apontaram a utilização de solução fisiológica para limpeza da lesão, de acordo com Martins e Soares (2008). De Carvalho et al. (2007) apontou somente uma indicação (10%) da utilização do soro fisiológico para tratamento das feridas acarretadas da lesão por pressão.
De acordo com Borges et al. (2001), essa é a melhor solução para esse procedimento, pois além de remover “corpos estranhos” da ferida, remove parte de tecidos que estejam amolecidos e ajuda a preservar o tecido que está sendo formado. Ainda, De Carvalho et al. (2007, p. 87) cita sua utilização como “simples e de baixo custo”.
Além disso, em Martins e Soares et al. (2008), três entrevistados (20%) apontaram o uso de alginato para tratamento da lesão. Na pesquisa de De Carvalho et al. (2007), não foi citado especificamente esse curativo pelos estudantes de enfermagem.
De acordo com Martins e Soares (2008, p. 86) e Borges et al (2001), “os alginatos são compostos que apresentam atividade hemostática e aceleram a cicatrização”.
Quatro entrevistados (20%) relataram, em Martins e Soares et al. (2008), o uso de colagenase para o tratamento das lesões. Também não houve referência a esse material em De Carvalho et al. (2007).
Segundo Borges et al. (2001) e Martins e Soares (2008), essa enzima ajuda no desbridamento da lesão, que remove o tecido necrosado, sem causar danos ao tecido saudável.
Um dos entrevistados (10%) de De Carvalho et al. (2007) apontou o uso de antibióticos para o tratamento da lesão por pressão.
Os autores apontaram que esse tipo de intervenção “vem sendo contraindicado já que sua utilização indiscriminada é por longo período de tempo vem promovendo a resistência bacteriana, dermatites ou ocasionando extensas reações locais.“ (DE CARVALHO et al. (2007, p. 87).
6. CONSIDERAÇÕES FINAIS
Após a realização do trabalho, foi possível concluir que muitos dos curativos e técnicas utilizados pelos enfermeiros e demais profissionais de enfermagem, ainda geram controvérsia. Após buscar o entendimento dos profissionais e alunos na literatura, muito se viu de divergência de opiniões, e também sobre curativos e técnicas que não possuem muitos estudos comprovando sua eficácia. Apesar disso, foi possível alcançar o objetivo de apresentar os tipos de curativos e técnicas mais utilizadas na prevenção e tratamento da lesão por pressão, confirmando algumas, e desmistificando outras.
Ao longo do trabalho foram apresentadas as referências teóricas sobre a lesão por pressão e curativos utilizados na enfermagem de modo geral, e também os utilizados especificamente para a prevenção e tratamento especificamente para pacientes com risco de acometimento e acometidos pela lesão.
Apesar de abordar muitos curativos utilizados, existem inúmeras pesquisas sendo realizadas para novos curativos, então sugere-se que, em pesquisas futuras, esses novos curativos, futuramente em testes, sejam avaliados de forma criteriosa, substituindo ou complementando novas formas de prevenção e tratamento.
7. REFERÊNCIAS
ARAÚJO, Elizandra Cássia de; OLIVEIRA, Viviane Tannuri Ferreira; FALCÃO, Lima. Aplicabilidade do protocolo de prevenção de úlcera de pressão em unidade de terapia intensiva. Rev bras ter intensiva, v. 22, n. 2, p. 175-185, 2010.
CALIRI, Maria Helena Larcher. Úlceras por pressão: definição e classificação. In: Revista ESTIMA, v. 5, n. 3, jul./ago./set. 2007. Disponível em: http://www2.eerp.usp.br/site/grupos/feridascronicas/index.php?option=com_content&view=article&id=1&Itemid=4. Acesso em: 14 abril. 2016.
______ et al. Classificação das lesões por pressão – Consenso NPUAP 2016 – Adaptada culturalmente para o Brasil. SOBEST, 2016. sitio de internet. Disponível em: http://www.sobest.org.br/textod/35. Acesso em: 24 set. 2016.
______. Recomendações para prevenção de úlcera por pressão. Escola de Enfermagem de Ribeirão Preto. USP, 2006. sitio de internet.
CONEJO S. SANTOS VCG, ROGENSKI NMB, BAPTISTA CMC, SILVA FJ. Úlceras por pressão na alta hospitalar: prevalência e fatores de risco. In: Rev. Estimam set. 2005 3 ed. ISSN: 1806-3144.
DE CARVALHO, Lucimeire Santos et al. Concepções dos acadêmicos de enfermagem sobre prevenção e tratamento de úlceras de pressão. Revista Baiana de Saúde Pública, v. 31, n. 1, p. 77, 2007.
FAN, Kenneth et al. State of the art in topical wound-healing products. Plastic and reconstructive surgery, v. 127, p. 44S-59S, 2011.
FERNANDES, Luciana Magnani; BRAZ, Elizabeth. A utilização do óleo de girassol na prevenção de úlceras de pressão em pacientes críticos. Nursing (São Paulo), v. 5, n. 44, p. 29-34, 2002.
______. CALIRI, Maria Helena Larcher. Uso da escala de Braden e de Glasgow para identificação do risco para úlceras de pressão em pacientes internados em centro de terapia intensiva. Rev Latino-Am Enfermagem, v. 16, n. 6, 2008. Disponível em: http://www.scielo.br/pdf/rlae/v16n6/pt_06. Acesso em: 12 abril. 2016.
GIARETTA, Vania Maria de Araújo; POSSO, Maria Belen Salazar. Úlceras por pressão: determinação do tempo médio de sinais iniciais em idosos sadios na posição supina em colchão hospitalar com densidade 28. Arq. méd. ABC, v. 30, n. 1, p. 39-43, 2005.
HARDING, K. G.; MORRIS, H. L.; PATEL, G. K. Healing chronic wounds.British medical journal, v. 324, n. 7330, p. 160, 2002.
LUZ, Sheila Rampazzo et al. Úlceras de pressão. Geriatria & Gerontologia, v. 4, n. 1, p. 36-43, 2010. Disponível em: http://sbgg.org.br/wp-content/uploads/2014/10/2010-1.pdf#page=41. Acesso em: 10. abril. 2016.
MARTINS, Dulce Aparecida; SOARES, Fabiana Fernandes Rego. Conhecimento sobre prevenção e tratamento de úlceras de pressão entre trabalhadores de enfermagem em um hospital de Minas Gerais. Cogitare Enfermagem, v. 13, n. 1, 2008. Disponível em: http://revistas.ufpr.br/cogitare/article/view/11956/8437. Acesso em: 26 set. 2016.
MEDEIROS, Adriana Bessa Fernandes; LOPES, Consuelo Helena A. de Freitas; JORGE, Maria Salete Bessa. Análise da prevenção e tratamento das úlceras por pressão propostos por enfermeiros. RevEscEnferm USP, v. 43, n. 1, p. 223-8, 2009. Disponível em: http://www.scielo.br/pdf/reeusp/v43n1/29. Acesso em: 13 abril. 2016.
SMANIOTTO, Pedro Henrique de Souza et al. Sistematização de curativos para o tratamento clínico das feridas. Revista Brasileira de Cirurgia Plástica, v. 27, n. 4, p. 623-626, 2012.
______ et al. Tratamento clínico das feridas-curativos. Revista de Medicina, v. 89, n. 3/4, p. 137-141, 2010.
SOUSA, Cristina Albuquerque de; SANTOS, Iraci dos; SILVA, Lolita Dopico da. Aplicando recomendações da Escala de Braden e prevenindo úlceras por pressão-evidências do cuidar em enfermagem. Rev bras enferm, v. 59, n. 3, p. 279-84, 2006. Disponível em: http://www.scielosp.org/pdf/reben/v59n3/a06v59n3.pdf. Acesso em 31 out. 2016.
WADA, Alexandre; NETO, Nuberto Teixeira; FERREIRA, Marcus Castro. Úlceras por pressão. Revista de Medicina, v. 89, n. 3/4, p. 170-177, 2010. Disponível em: http://www.revistas.usp.br/revistadc/article/view/46293. Acesso em: 12 abril. 2016.
WINTER, George D. Formation of the scab and the rate of epithelization of superficial wounds in the skin of the young domestic pig. In: Nature Jornal 20 jan. 1962. ed. 193. pp. 293. 294.
1 FERREIRA, Marcus Castro et al. Complex wounds. Clinics, v. 61, n. 6, p. 571-578, 2006.
2 CONEJO S. SANTOS VCG, ROGENSKI NMB, BAPTISTA CMC, SILVA FJ. Úlceras por pressão na alta hospitalar: prevalência e fatores de risco. In: Rev. Estimam set. 2005 3 ed. ISSN: 1806-3144.
Por Maria Inês Ferreira e Ivonete Oliveira dos Santos.
Publicado por: IVONETE OLIVEIRA DOS SANTOS
O texto publicado foi encaminhado por um usuário do site por meio do canal colaborativo Monografias. Brasil Escola não se responsabiliza pelo conteúdo do artigo publicado, que é de total responsabilidade do autor . Para acessar os textos produzidos pelo site, acesse: https://www.brasilescola.com.